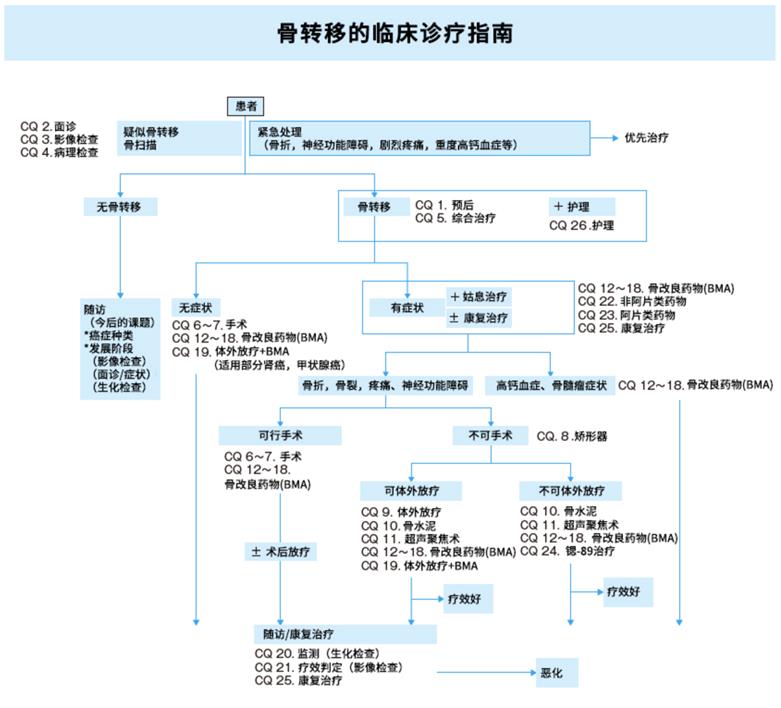
日本2015癌症骨转移指南(2)
日本发行骨转移诊疗指南的目的
发生骨转移的癌症患者较多,在过去的解剖案例中可知,前列腺癌和乳腺癌患者约有70~80%发生骨转移,肺癌约有40%存在骨转移。骨转移引起疼痛、骨折、脊髓压迫、高钙血症等,如果不能较好的控制骨转移,患者的生活质量将蒙受巨大损失。
止痛、放疗、手术是传统的骨转移治疗方法,近几年新开发的骨修饰剂、骨水泥治疗显著提高了骨转移控制率,进一步遏制了骨转移造成患者生活质量下降的状态。但是这些治疗方法的科学依据和临床实践仍有不足。
就此现状,在骨科医学会、泌尿科医学会和放射肿瘤学会的协助下,日本临床肿瘤医学会组织编纂了骨转移诊疗指南,试图给更多的临床医生参考,并希望该诊疗指南能为提高癌症患者的生活质量做出贡献。
日本临床肿瘤学会 理事长
大江 裕一郎
翻译指南的目的
癌症的骨转移发生率较高,骨转移严重影响了患者的生活质量,就骨关联事件(SRE)的处理标准亦不统一,之前还没有世界标准的骨转移诊疗指南。于2015年出版发行的日本《骨转移诊疗指南》从骨转移的发生,流行病学、病理学、生物学、治疗目的和治疗方法等方面对癌症的骨转移诊疗进行了全面的科学论证,给出了诊疗指引,内容详实;参与编篡的专家委员会由日本国内的肿瘤内科、骨科、介入科、核医学科、病理科、放疗科、影像诊断科、姑息治疗科、口腔科的30名权威专家组成,他们参考了日本国内以及全世界的339篇文献,医学证据和临床经验都值得信赖。我全文翻译了指南的核心部分,希望患者及患者家属在科学、客观的理解癌症的基础上,能更早期地正确对待骨转移,理解并配合医师的诊治,收获更好地生活质量。
该译文并不是我国官方推荐的诊疗标准,仅供读者参考。诊疗请以医师的诊断和处方为准。
原版指南于2015年3月由日本出版商“江南堂”在日本国内发行。本译文为非卖品,任何以商业利益为目的使用本译文的行为,发生著作权等法律后果时须自行承担,译者概不负责。
为了简明扼要,该译本上除了原文对专家委员成员的介绍,以及各专家与外部的利益关系说明(日本要求参与制定指南的专家声明与医药厂家的利益关系),以及专用名词解释部分。
译者富 啸
2021年1月
指南译文的阅读方法
原版日本骨转移指南的正文分总论和Clinical Question两部分,针对每个具体问题,CQ以问、答和解说的方式阐述。本译文就以上两个部分做了全文翻译,省略了医师利益相关、专业术语解释的附件部分。指南的科学依据来自2003年至2013年期间的339篇医学文献,文末记载了这些文献的索引。
【科学依据强弱度的示意】A=强 B=中 C=弱 D=非常弱
【诊疗方法推荐度的示意】强推荐=推荐实施或不实施,弱推荐=建议实施或不实施
【专家委员会合意率】制定本指南的专家委员会对该项治疗的推荐活建议结论,投赞成票的专家比率。
Clinical Questions
CQ01.有无骨转移是否限制预后?
答:诊断时发现骨转移,多数癌种有可能限制预后。但是考虑个案预后时,须考察原发脏器、PS、有无
其他脏器转移等。
解说:
讨论骨转移与预后关系的研究并不多。1997-2007年间登记于丹麦Danish National Patient Registry的23,087例前列腺癌患者中有569例(约3%)在诊断时确认发生了骨转移。无骨转移的患者1年生存率和5年生存率分别为87%和56%,有骨转移的患者生存率分别为47%和3%。特别是有骨转移且有SRE的患者5年生存率不足1%。有一项仅限于65岁以上男性的研究,1999-2005年间美国Surveillance,Epidemiology,andEdn Results(Seer) program登记的126,978例前列腺癌患者中,有1.7%的患者在诊断时已经发生骨转移,随访过程中有5.9%的患者出现骨转移(观察期中位数为3.3年),死亡风险率(hazard ratio: HR)为:有骨转移无SRE=6.6,既有骨转移也有SRE=10.2。讨论了登记于Danish National Patient Registry的35,912例乳腺癌病例,诊断时1,494例存在骨转移。相对于无骨转移的5年生存率75.8%,有骨转移的为8.3%。但是骨转移与预后的关系,与有全身转移的骨转移和无全身转移的骨转移患者是不同的。有远处转移的乳腺癌患者中,对比仅有骨转移和有其他脏器转移的患者,仅有骨转移的患者预后良好。
结直肠癌和胃癌与乳腺癌有相似的倾向,对比仅有骨转移和有其他脏器转移的患者,也是仅有骨转移的患者预后良好。
关于其他肿瘤,目前没有骨转移对生命预后的大规模讨论,不少对少数案例的研究认为骨转移预后不良。多发性骨髓瘤有较多案例在诊断时存在骨的病变,可以考虑其进展程度与生命预后有关。但是预测骨转移病例的预后不良应该考虑临床分期的进展可能。
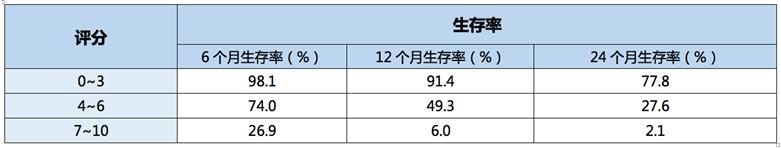
片桐等的前瞻性研究就808例患者的骨转移与其他因素关联后做了变量分析。结果认为,原发灶、有无脏器转移和脑转移,检查异常数值,PS,化疗经历,骨转移个数这6项与生命周期有重大关系,对这些项目打分后显示了它们预后(累计生存率)相关(表1)。随着靶向药物的引入帮助了骨转移病例管理的发展,我们应该重新考虑评估体系。
表1.预后因素与生存率
CQ02.哪些骨转移症状需要紧急处理?
答:脊髓压迫和高钙血症有必要紧急处理。
解说:
伴随骨转移的骨关联事件(skeletal related event: SRE)包括需要放疗或骨科治疗的骨转移疼痛、脊髓压迫、病理性骨折,以及高钙血症。其中骨髓压迫和高钙血症是需要紧急处理的,注意深度检查和诊断,以上二症在轻症阶段容易被忽略。
脊髓压迫与高钙血症的发生频率因癌种而异。乳腺癌报告出现高钙血症13%,脊髓压迫3%;前列腺癌高钙血症1%,脊髓压迫8%;肺及其他癌症的高钙血症4%,脊髓压迫4%。
a) 脊髓压迫
错失治疗窗口期后不可逆,发生脊髓麻痹后需要立刻诊断和治疗。
注意癌症患者的背部疼痛,下肢无力等神经症状。脊髓压迫的其他注意要点在表1中,加上表2,注意马尾神经综合征。
b) 高钙血症
癌症患者发生高钙血症的约有20~30%,尤其在多发性骨髓瘤、乳腺癌、非小细胞肺癌中常见。高钙血症是肿瘤伴随综合征,患者并不一定发生骨转移。初期几乎无症状或轻症状,如食欲不振,恶心,倦怠感,多尿等。继续发展可出现肌力下降、错乱、精神症状、振颤、嗜睡等。血钙超过12mg/dL时发生心律不齐增加突然死亡风险。
血钙值用Payne公式纠正:
纠正血钙浓度(mg/dL)=血清钙浓度(mg/dL)-血清白蛋白浓度(g/dL)+4
表1.须注意的癌症患者背部疼痛

表2.马尾神经综合征

CQ03.影像学检查对骨转移的诊断是否有效?
推 荐:骨扫描、FDG-PET/CT、MRI对骨转移诊断有效
推荐度:弱
专家委员会共识合意率:75.9%证据等级:C
解说:
在骨转移影像诊断的相关文献中,几乎没有随机对照试验(randomized controlled trail: RCT)和队列试验的比较研究,重视检查精度(敏感度、特异度)的横断研究较多。通常临床骨转移的诊断推荐骨扫描、18-F-PET/CT、MRI,其有用性最高,但是仍然缺乏科学依据。我们排除了不合适的文献后讨论了92篇文献,在The Oxford Centre for Evidence-Based Medicine(OCEBM)2011中关于骨转移诊断的文献最高证据等级也只有2级,制定本指南时从仅有的13篇2级证据中采用了6篇,其中5篇为多模型比较,1篇为MIR单独研究,4篇特定研究了乳腺癌或肺癌。
有文献指出诊断骨转移用骨扫描对发现病灶的敏感度最高,但是特异度较低。通过Meta分析对比联合使用骨扫描和single photon emission computed tomography(SEPCT)的8篇文献与不联合使用的40篇文献,敏感度86%,特异度81%,联用SPECT时敏感的无变化,特异度提高了。因此推荐联合SPECT诊断不敏感的骨聚集。
多有文献指出识别骨转移18F-FDG-PET/CT的敏感度和特异度比骨扫描高,Meta分析了FDG-PET的19篇和PET/CT的7篇,敏感度90%,特异度97%。但是这些文献并没有研究所有癌种的骨转移,只研究了乳腺癌、前列腺癌和肺癌的高转移风险患者。因此推荐针对骨转移的高风险患者使用18F-FDG-PET/CT诊断。National Comprehensive Cancer Network(NCCN)指南对乳腺癌中的局部晚期,StageⅢ以上,其他影像检查有无骨转移不明确的,推荐使用18F-FDG-PET/CT。有文献指出,与骨扫描比较,18F-FDG-PET/CT对溶骨性转移的诊断准确度更高,成骨性转移的诊断准确度低,但补充CT信息后提高了发现成骨性转移的骨硬化病变的诊断。
MRI器材的进步,诞生了可以对整个躯干部检查的设备。MRI不仅可以诊断局部骨转移,也可以用于全身扫描。MRI与骨扫描比较,发现骨转移的敏感度和特异度更高;与18-F-FDG-PET/CT比较,文献报道局部和全身MRI,以及拍摄方法不同而结果各异,但在全身性扫描方面检查精度一致。MRI具有无辐射的优点。包括局部、全身、增强/非增强、弥散加权与不加权并用的15篇文献进行Meta分析,认为MRI的敏感度为91%,特异度为95%。对仅包括全身型MRI的11篇文献进行Meta分析,认为MRI的敏感度为90%,特异度为92%,并用弥散加权影像后特异度提高至96%。推荐全身型MRI拍摄时并用加权影像。但是可以拍摄全身型影像的MRI设备有限。
骨转移诊断的影像检查中需注意特殊癌种。对于甲状腺癌的骨转移,131I-SPECT或18F-FDG-PET/CT的正确诊断率更高。对于嗜铬细胞瘤、恶性副神经节瘤、成神经细胞瘤的骨转移诊断,文献认为123I-meta-iodo-benzy1-guanidine(123I-IMBG)SPECT、18F-FDG-PET/CT比骨扫描的正确诊断率高,但作为推荐,缺乏科学依据。
美国将18F-NaF(sodium 18F-fluoride)-PET/CT用于检查,Meta分析认为它比骨扫描的正确诊断率高,日本仅将其用于科研目的。
当发生疼痛、神经症状怀疑骨转移时,先行X线或CT检查。CT用于评估骨病变的大小和稳定性,对骨折风险评估和治疗方法决策有意义。
关于整体性重大结论的所有科学依据质量
骨转移的影像诊断文献中,几乎找不到随机和队列研究。重视检查精度(敏感度、特异度)的文献较多。
影响推荐强度的因素
▋整体性重大结论的科学依据质量高 No
▋患者获益、伤害和负担的平衡度真实(不含成本) Yes
骨转移的影像诊断对阳性、假阳性的鉴别是比较明确的,但是骨扫描检查存在一定的阳性几率。
▋患者的价值观、向好真实或一致 Yes
▋性价比 No
X线和CT的普及率高,扫描的有用性高,仅用这些手段诊断骨转移有局限。骨扫描和18F-FDG-PET/CT需要使用放射性同位素,需要特定的区域和设施管理。
CQ04.骨转移的诊断是否需要病理学诊断?
答:有癌症史并在临床上明确转移性肿瘤的,可以省略骨活检。但是对于影像上难以鉴别的,原发灶不明的,以及2次癌症以上的患者有必要行病理学检查。
解说:
除了良性肿瘤和原发性骨肿瘤病理学鉴别诊断对转移性骨肿瘤是有意义的。临床实践中对于有癌症史,临床确认为转移性骨肿瘤的大多省略了骨活检。脊髓麻痹急速恶化,紧急接触脊髓压迫,固定手术的也省略骨活检。怀疑原发灶不明的转移性骨肿瘤的,重复患癌无法判断哪种癌症发生骨转移的,原发肿瘤术前检查的,有癌症既往史的患者,经血液检查和影像检查等非侵袭性检查无法否定骨转移时,需要行病理学诊断。通过组织检查,可以鉴别原发性骨肿瘤、骨质疏松造成的病理骨折、骨髓炎等非肿瘤性疾病的同时,如果确定为转移性肿瘤,对原发灶和组织分型的诊断有帮助。也就是说,为了确认骨转移是否与已知原发癌症有矛盾,是否与已知癌症不同,以及原发灶不明的,病理诊断有助于推定,推荐进行病理检查。
活检的方法通常使用CT引导下经皮探针穿刺活检,当取材困难时选择切开活检。有的医疗机构使用侵袭性低的吸引穿刺针采集标本后进行细胞学诊断方法,有时同时使用穿刺和吸引穿刺。通常探针穿刺的诊断正确率比吸引穿刺的高。
在转移性骨肿瘤中使用穿刺活检后可明确诊断的占70~94%。活检取材目标中71%是脊椎,其中胸椎穿刺最多。骨盆的穿刺病理诊断正确率高,其他转移灶的低。特别是脊柱活检可穿刺位置有限制,取组织是有困难的。
关于原发灶的推定,有文献报道128例的骨转移患者中28例(22.4%)通过穿刺活检判明了原发灶。在肿瘤组织分型方面,骨活检至少可以鉴别多发性骨髓瘤、淋巴瘤、或者其他实体肿瘤。实体肿瘤方面能鉴别腺癌、鳞癌,考虑易发脏器。比如脊椎骨转移,男性依次考虑肺癌、前列腺癌、肾癌、肝癌、胃癌、结直肠癌等;女性依次考虑乳腺癌、肺癌、甲状腺癌、胃癌等;再考虑年龄等因素寻迹推测原发部位。进一步,如有印戒细胞等特殊分型的,再可以借助免疫组化做深层检索。
CQ05.Cancer Board(癌症委员会制度)和骨转移登记是否有助于骨转移的诊疗?
答:骨转移的治疗需要多学科介入,cancer board和骨转移登记制度对把握患者状态和研究治疗方案有意义。
解说:
骨是所有癌症共同的转移组织,而且是运动器官,对患者的生活质量(quality of life: QOL)有很大的影响。到目前为止骨转移的出现和肿瘤进展意味着到了终末期,或是用放疗和阿片类药物缓解疼痛,或是骨科的紧急手术处理病理性骨折和脊髓压迫,这些都不是预防性的,甚或系统性的治疗方法,只是癌症进展的姑息性治疗,很多骨转移患者仍然难从疼痛或神经麻痹的痛苦中解脱。近年来,癌症治疗水平显著进步,与其呼应,骨转移治疗的大环境也在改变。专门针对骨转移的骨修饰剂(bone modifying agents: BMA)等被开发出来,确立了骨转移管理的概念。(日本)设立肿瘤内科和姑息照护团队(译者释:针对晚期癌症日本全国普遍设立了缓和照护科或专门医疗机构)对癌症患者的康复训练等,针对骨转移做出了各种各样的积极努力。
针对各脏器原发癌症发生骨转移的,有必要考虑原发病灶的状态和患者的预后,以及患者的社会背景后再行治疗。最近医疗机构都开始重视团队医疗,医疗机构内设置cancerboard,由多学科跨职种的专业医护人员经过讨论,为癌症患者提供诊断、治疗决策服务。多学科跨职种的医护人员包括:原发癌种的外科、骨科、放疗科、肿瘤内科、姑息照护团队、康复科的医师,护士、物理治疗师、康复训练师,再加上医疗社工。Cancer borad的定义是“结合癌症患者的状态为其提供妥善的治疗为目的,在医疗机构内开设召集研讨”。这种定期的召集研讨制度是开设区域性中心医院的必备条件。有不少文献记载了针对骨转移患者Cancerborad的工作,虽然科学证据的质量不高,但是他们缓解了患者肉体上和精神上的痛苦。有文献报道发现骨转移时或者相对初期阶段,通过cancer borad对骨转移患者进行登记,讨论患者的平稳度和治疗,与骨关联事件(skeletal related event: SRE)的预防相关。认为当发生骨折和麻痹,骨转移患者迫切需要治疗时,手术前能为患者做充分的准备,提高风险管理和手术质量,以及能更完备的为患者提供疼痛管理、心理介入、社会回归、在家疗养等为目的的康复训练程序进行决策和实施。


