日本专家谈肿瘤的治疗之结直肠癌
结直肠癌又称大肠癌,当被诊断为结直肠癌时请不要紧张,先通过本文学习结直肠癌知识,只有认识并了解它,才能去战胜它。结直肠癌属于容易治愈的恶性肿瘤,即使发生肝、肺转移的,有手术条件的患者也可能被治愈。没有手术机会,仍然有很多治疗方法,近10年来大肠癌的化疗效果有了显著提高,请不要放弃,鼓起勇气,树立信心,科学治疗。在日本,结直肠癌的5年生存率达到了69.6%(数据参考自日本国立癌症研究中心,2017年2月)。
本期日本专家谈肿瘤,就来谈谈结直肠癌,由日本结直肠癌研究学会原会长、东京医科齿科大学名誉及特任教授、日本光仁会第一病院院长衫原健一教授介绍日本对于结直肠癌的治疗是如何进行的。希望患者和家属阅读后有所收获,能够正确地认识和了解结直肠癌。
结直肠癌是什么疾病?
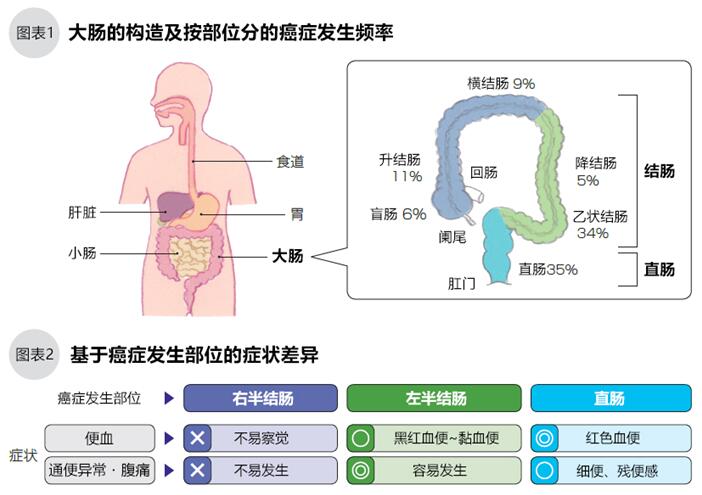
结直肠癌发生于大肠的粘膜内侧的表面,早期的通常没有症状,肿瘤进展后会出现血便、便秘、腹泻、腹痛等症状。如图1,结直肠是管状器官,粗略的划分包括结肠和直肠两部分,结肠从右下腹部开始顺时针围绕小肠,连接直肠,结直肠总长度约1.5~2M。被小肠吸收了营养成分的液状残渣进入直肠,直肠吸收水分后,剩余的残渣变成固体(便),由直肠、肛门排出体外。结直肠癌就发生于这个管道的内侧粘膜壁。
● 结直肠癌的发病率在升高
从2002年~2015年我国结直肠癌发病率翻了一倍多,除了老年人口增多外,与生活富裕后饮食结构的变化也有关。在所有癌症中,结直肠癌的发病率男性为第4位,女性为第2位,可以说是常见恶性肿瘤。
结直肠癌的发病路径有两个,一个是肠内良性腺瘤息肉长大后癌变,另一个是正常粘膜细胞的直接癌变。结直肠癌的70%发生于离肛门最近的乙状结肠和直肠(图1)。
● 结直肠癌的症状
结直肠癌进展到一定的大小,就会出现血便、便秘、腹泻、腹痛等症状,早期绝大多数患者无症状。同时,结直肠是一个很长的管状器官,发生癌变的位置不同,症状也可能不同。结肠的右半侧,即肛门的远端发生癌变的癌变,其症状比近端癌变更难发现(图表2)。
超过40岁的人群,有必要在健康体检中加入肠镜或大肠CT检查。肠镜检查至少需30分钟才能彻底检查右侧包括盲肠在内的肠道。肠镜检查可能给体检者造成痛苦,有刺破肠壁的风险,不堪忍受的可以选择大肠CT检查。医疗发达国家的美国和日本正在逐渐普及大肠CT技术,我们上海森茂诊所(卫计委批准成立的上海首家日本医疗机构)也可以进行这项检查,CT影像由日本国立癌症中心的专家进行远程诊断。
结直肠癌的诊断
当出现便潜血阳性(大便中混有极少量血液),便秘或腹泻、血便等症状的,疑似结直肠癌时,要做肠镜检查,进行结直肠癌诊断。大肠内窥镜检查过程中,如发现有异样的,即时用仪器前端的钳子取样本(活检),之后在显微镜下做病理诊断。病理检查中发现有癌细胞的,可确诊为结直肠癌。
病理检查确诊为结直肠癌后,须进行CT等影像检查和肿瘤标记物等血液检查,以判断结直肠癌的扩散情况,查明淋巴节、肝脏、肺等是否有转移。检查是为了判断结直肠癌的具体分期等,为选择治疗手段提供依据。
结直肠癌的病理分期(Stage)
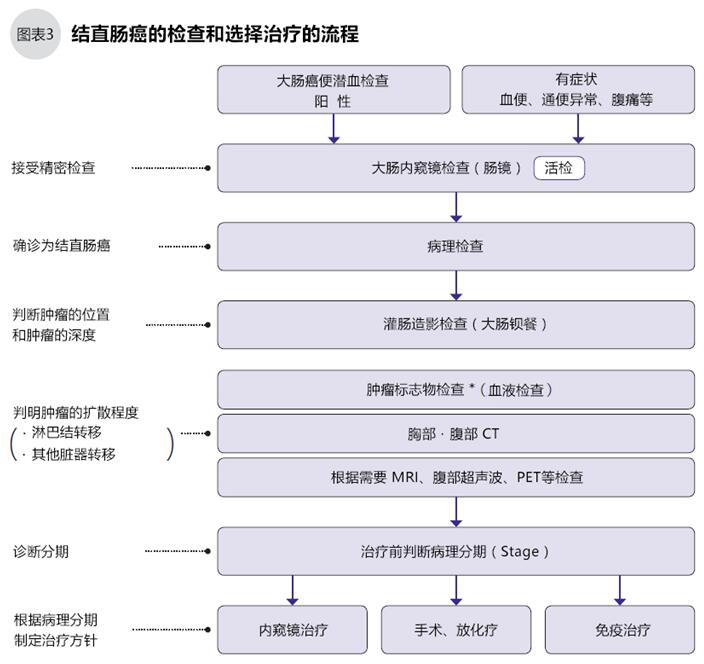
根据肿瘤的进展程度,肿瘤的深度、淋巴结的转移程度、有无其他脏器转移等具体情况将结直肠癌分为5期(Stage)。在进行治疗前,应该先确定病理分期
● 浸润和深度
发生于肠粘膜的大肠癌早期局限于肠管内侧粘膜表面,随着肿瘤增殖体积变大,逐渐向大肠壁深处侵袭。肿瘤侵袭肠壁的现象称为“浸润”,其侵袭程度用“浸润度”来表示。大肠壁大致分为5层,肿瘤局限于粘膜内或粘膜下层的为早期结直肠癌,肿瘤透过固有肌层的为中晚期。
●转移
结直肠癌的肿瘤向大肠壁深处侵袭时,癌细胞将会散落流入大肠壁中的淋巴管和血管中,这种向其他部位的“星火燎原”被称为“转移”,在转移处癌细胞“落户生根”的称为“转移灶”。目前普遍认为结直肠癌的转移有3个路径:淋巴、血液、播种(图4)
淋巴转移:癌细胞通过淋巴管媒介发生转移。一般情况下,癌细胞先转移到离原发灶距离最近的淋巴结,从这个淋巴结再通过淋巴管转移到较远或更远的淋巴结。
血行转移:癌细胞利用血流转移至其他脏器。大肠的血液是先流入肝脏的,因此结直肠癌的肝转移最常见,其次是肺转移,也有骨转移和脑转移的。
腹膜播种:肿瘤穿透大肠壁,暴露于腹腔,癌细胞散落于腹膜内的腹腔,像撒豆子一样播种而发生的转移。转移灶增殖变大后会影响排便、出现癌性腹水等。

●结直肠癌的分期(Stage)
分析结直肠癌的进展情况可按以下①~③的原则将结直肠癌分为0、Ⅰ、Ⅱ、Ⅲ、Ⅳ的5个分期(图5)。分期的数字越大,说明肿瘤的进展情况约严重。
① 肿瘤对大肠壁的浸润度
② 淋巴结转移的程度
③ 有无肝、肺、腹膜等其他脏器的转移
结直肠癌的治疗方法
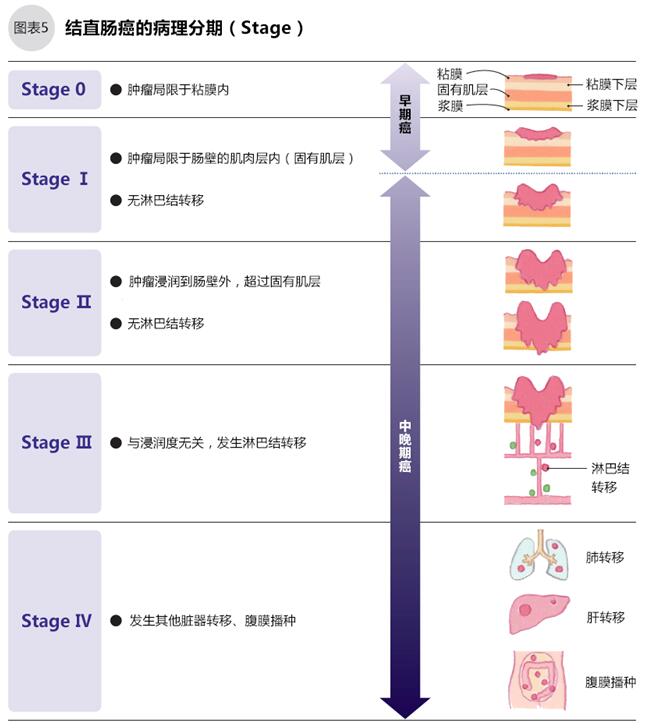
结直肠癌的治疗方法很多。首先根据结直肠癌的分期选择标准治疗,标准治疗包括内窥镜治疗、手术治疗、化疗和放疗。手术是根治结直肠癌的最佳方案,即使发生了其他器官的转移,也可以积极考虑手术。
分期判断是选择治疗方法的重要参考(图6)。配合个性化的免疫治疗和姑息治疗。本段着重介绍一般情况下的标准治疗,要了解免疫治疗等信息请咨询医疗机构或者联系日本就医网。
● Stage0的结直肠癌
分期为Stage0的结直肠癌,癌细胞局限于肠壁粘膜内,首选内窥镜切除治疗(如下文图10)。如果切除没有残留,可以治愈。
● StageⅠ的结直肠癌
分期为StageⅠ的结直肠癌,癌细胞浅度浸润肠壁的,可用和Stage0相同的内窥镜切除;癌细胞深度浸润肠壁的,为了避免不完全切除和防范淋巴结转移,须手术切除部分肠管和可能转移的淋巴结(图12)。
● StageⅡ、Ⅲ的结直肠癌
分期为StageⅡ、Ⅲ的结直肠癌,手术切除部分肠管和可能转移的淋巴结,如发现切除的淋巴有癌细胞转移,还需进行术后辅助化疗以防转移(图14)。
● StageⅣ的结直肠癌
分期为StageⅣ的结直肠癌,手术可以切除可视范围的肿瘤,但是不能完全清除其他部位的癌细胞。一般情况下,对于有手术条件的晚期结直肠癌,可分数次对肝脏和肺的肿瘤进行切除。如果数次手术清除干净的,约有40%的患者可以完全治愈。实际治疗中,除了手术,根据病灶的转移情况、个数、患者的个体状况也可以采取全身化疗、放疗、免疫治疗的方法。
晚期结直肠癌患者的病状较为复杂,建议充分与更多的国内外医生交流后选择治疗方法。例如可以根据目前的病情和治疗方案,听取国外其他专家的第二诊疗意见,具体流程可以联系日本就医网。
结直肠癌的放疗
放射线治疗是肿瘤三大标准治疗的一种。放射线治疗的原理是使用高能量放射线杀灭癌细胞。结直肠的放疗主要是用于直肠癌,术前辅助放疗起到缩小病灶、避免使用人工肛门置换、预防术后复发的作用。
放疗需要照射直肠及其周围的一定范围,多与化疗联合使用。一般放疗,每周5次,连续照射4~5周,总计照射线量为40~50Gy。另外,放疗还用于盆腔内复发不可手术的结直肠癌、以及骨转移、脑转移,其治疗目的是缓解疼痛和症状。同时,质子・重粒(离)子也是放疗的一种,可以用于结直肠癌的治疗,复发率低,但是治疗费用较为昂贵。
同时放疗也有适应症的,根据部位有适合和不适合的情况。接受放疗后的患者可能在数月或数年内出现肠炎、膀胱炎、皮肤炎等放射性炎症。
结直肠癌的内窥镜治疗
内窥镜治疗不需要开腹,是创伤很小的手术治疗,患者身体承受的负担小,日间手术或短期住院就可以完成。此外,大肠粘膜没有神经分布,因此患者在接受内窥镜切除时不会有疼痛感。
● 内窥镜治疗的适应症
内窥镜治疗结直肠癌需要满足以下条件:
1. 病灶局限于肠壁粘膜内,或者预判癌细胞侵袭粘膜下层较浅处的。
2. 肿瘤的大小,预判可一次性切除的。
● 内窥镜治疗的方法
内窥镜治疗的过程比较简单:从肛门将内窥镜插入大肠,前端小孔伸出工具切除肿瘤。根据肿瘤的特点,有3种切除方法:肿瘤呈根茎状的采取息肉切除术,肿瘤呈扁平状的采取内镜粘膜切除术(EMR)或内镜粘膜下剥离术(ESD)。如图7。ESD是使用内窥镜电刀切除肿瘤及周围组织的新技术,在日本使用交广,与EMR相比,ESD能一次性切除更大的肿瘤,但其对医生的技能要求更高。
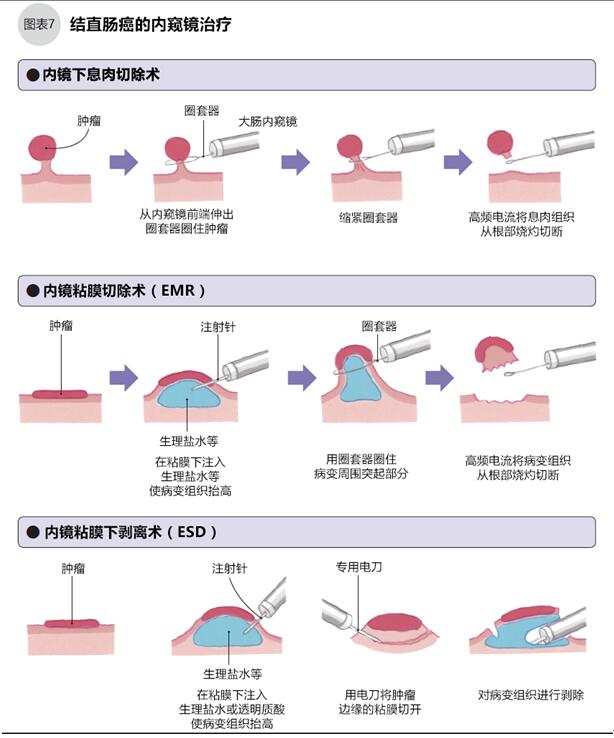
●内窥镜治疗的并发症
约有1%的内窥镜切除手术偶尔会造成出血或肠管穿孔,发生并发症时需要住院治疗。
●内窥镜治疗后仍需手术的情况
剥离切除组织
电到头切割病变及周围组织
病灶下注射生理盐水抬高病灶
内镜粘膜剥离术(ESD)
内窥镜切除的肿瘤,要在显微镜下做病理诊断,可判断癌细胞局限与粘膜下层内的,今后随访观察即可;但是摘除的肿瘤切缘发现癌细胞的,说明肿瘤浸润了粘膜下层深处,有10%的可能癌细胞会通过淋巴管、血管发生转移,需要追加肠管切除+淋巴结廓清术。要注意,根据病理诊断发生淋巴结转移的可能性因个体不同,因此需要慎重的综合考虑患者的年龄、身体状况以及患者本人的意愿才可追加手术。
内窥镜治疗的注意事项:
●术前向医师说明日常服用的药物,为了手术安全,特别注意抗凝药物。最好把药名写给医师。
●内窥镜治疗后有几个限制。1~2周内暂时不要旅行,乘坐飞机;1周内不可参加剧烈运动。
结直肠癌的手术治疗及对术后生活的影响
结直肠癌的手术治疗基本采用肠管切除+淋巴结廓清术,最近也增加了腹腔镜手术。结肠癌患者术后对生活基本无影响,直肠癌患者术后会改变排便习惯,可能影响排尿功能和性功能。
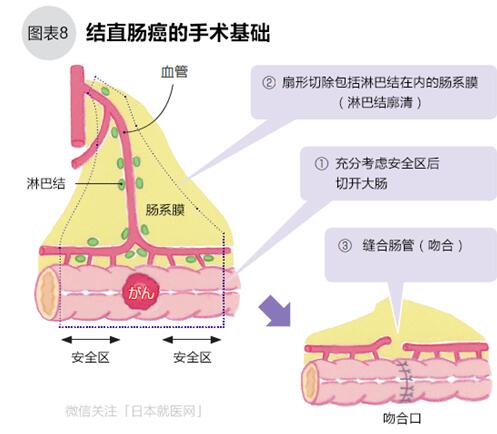
结直肠癌的手术基本分3步:①切除肿瘤及周围安全区的肠管;②摘除有转移可能性的周围淋巴结(淋巴结廓清);③缝合肠管(吻合)(图8)。手术在全身麻醉下进行,整个手术约3~4小时,术后康复顺利的,整个住院时间大约为2周。
●结肠癌手术
结肠癌手术要切除的肠管部分共20cm,以肿瘤所在位置为中心,向两端各延长10cm切除。进一步对有可能发生转移的淋巴结进行廓清。最后将存留的结肠两端缝合。切除20cm的结肠对营养的消化吸收没有影响,一般不会出现严重的腹泻。标准的淋巴结廓清术也几乎不会影响身体的功能。患者出院后,没有饮食和运动的禁忌,不影响日常生活。
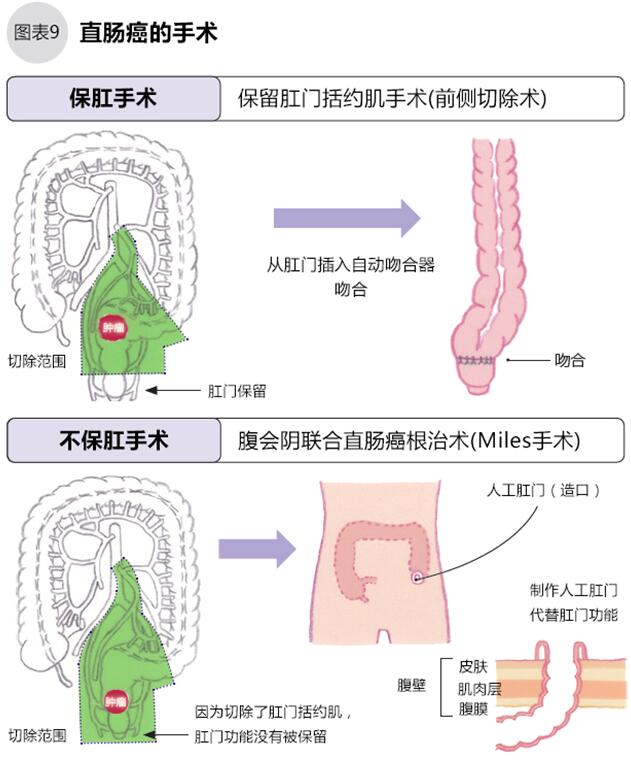
●直肠癌手术
直肠癌手术有保留肛门括约肌的“前侧切除术”和不保留肛门的“腹会阴联合直肠癌根治术”(Miles)两种(如图9)。Miles手术需要制作人工肛门以排便。如果肿瘤距离肛门入口6cm以上,原则上可以保留肛门。近些年随着手术技术的改进,更进距离的肿瘤也可能保肛。但是,如果大部分直肠被切除后会影响患者的存便功能,大便次数将增多。另外手术可能损伤到患者支配盆腔内泌尿器和生殖器自律神经,会出现排尿、性功能障碍。
人工肛门是将肠的一部分伸出皮肤表面1~2cm,此处安装可调整排便的袋子。有人工肛门的人称为“造口者“,人工肛门不影响造口者的一般日常生活,与手术前差别不大。
●腹腔镜手术
腹腔镜手术是在腹部开4~5个直径1cm的洞,然后送入管状的专用镜头(腹腔镜)和手术工具,在不开腹的情况下进行切除手术。与开腹手术相比创伤小,疼痛少,身体复原快,住院时间短。但是要求手术技术高,手术时间比开腹手术长。
●手术的并发症
结直肠癌手术可能出现以下并发症。
缝合不全:残留肠两端的缝合不完整,粪便从吻合口的缝隙流入腹腔。结肠癌手术发生率约为1.5%,直肠癌手术发生率约5%。
肠梗阻:大肠受手术的影响不能正常蠕动,粪便很难通过。
伤口感染:细菌引起手术切口皮肤表面化脓。大肠中细菌种类很多,术后约有10%的患者出现感染。
●手术后的生活
对于结直肠癌手术后的患者,没有特别限制的运动和饮食。养成适度活动身体、细嚼慢咽、吃饭八分饱的习惯就可以。直肠癌术后的排便、排尿障碍约需要半年至1年逐渐好转。按时规律用药和养成良好生活习惯是患者应该逐渐学习掌握的。
结直肠癌的化疗
化学疗法简称化疗,化疗是用药物(抗癌剂、分子靶向药物等)杀灭或抑制癌细胞增殖的治疗方法。大体上可分为术后预防复发的辅助化疗,复发转移后的单独化疗,以及与放疗联合的化疗。
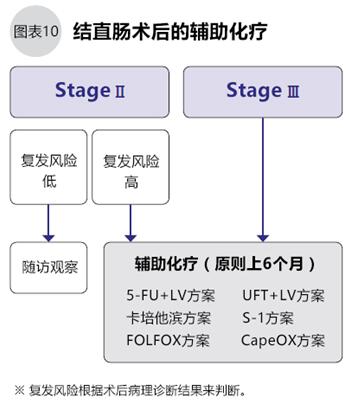
● 预防复发的术后辅助化疗
手术切除了可以看到的肿瘤,但是身体中可能有残留的癌细胞,这些残留癌细胞是复发和转移的祸根。为了尽量抑制残存癌细胞引起复发,可行术后辅助化疗(图10)。术后辅助化疗的对象是StageⅢ和StageⅡ中复发风险高的患者。
一般情况下术后辅助化疗从术后的1~2个月内开始,每隔2~3周化疗一次,坚持半年。用于结直肠癌术后辅助化疗的药物很多,其各有特点。用药须结合患者的身体特点选择。
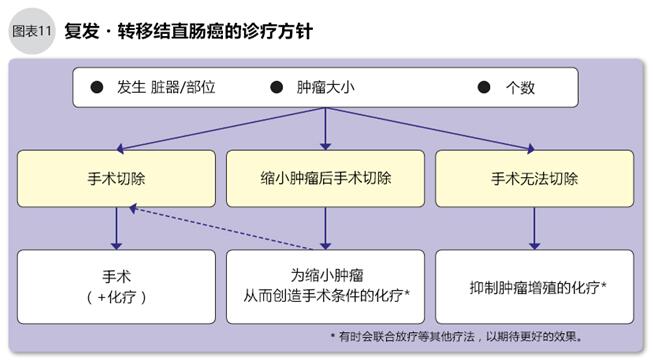
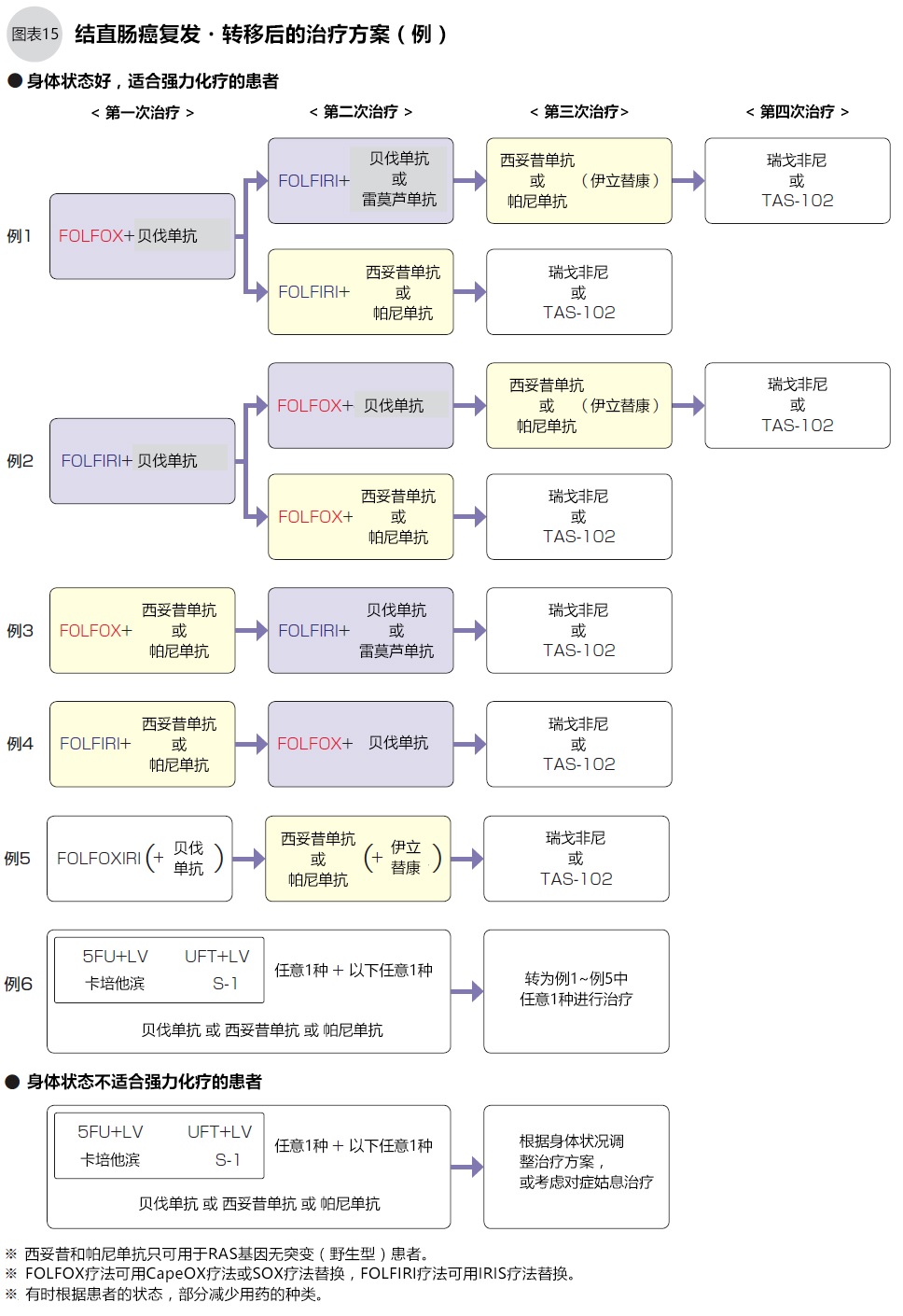
●复发转移后的化疗
结直肠癌在复发转移后能再进行手术治疗是最理想的,但实际上使用化疗的情况更多。以下2种情况需要进行化疗:1.预估手术不能清除所有的癌细胞;2.通过化疗将肿瘤缩小后再手术(图11)。
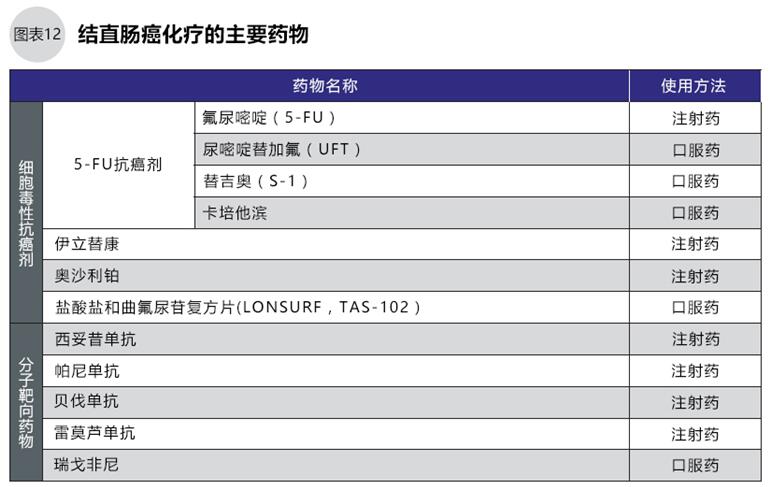
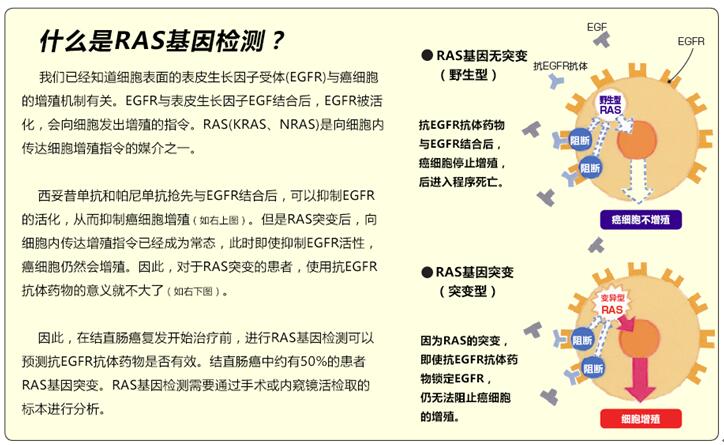
结直肠癌化疗的基本用药包括:5-FU+亚叶酸钙(LV)、伊立替康、奥沙利铂等3种抗癌剂,抗EGFR(表皮生长因子受体)抗体的西妥昔单抗、帕尼单抗;抗VEGF(血管内皮生长因子)抗体的贝伐单抗等3种分子靶向药物(图12)。有时用5-FU的口服药物代替5-FU+LV静脉滴注化疗。
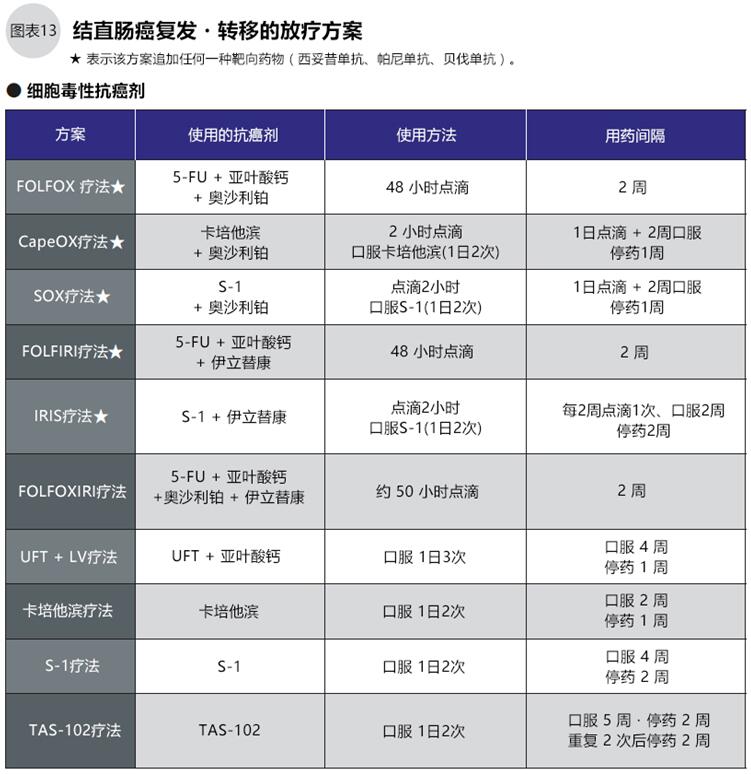
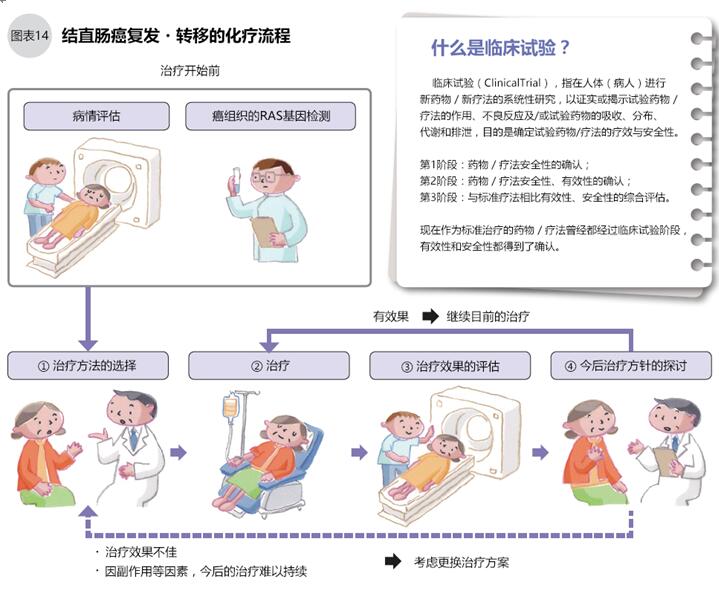
初次化疗的一般从FOLFOX(5-FU+LV+奥沙利铂)、或FOLFIRI(5-FU+LV+伊立替康)两个方案中选择一种,加一种分子靶向药物(图13、15)进行治疗。西妥昔单抗、帕尼单抗只用于无RAS基因突变(野生型)的患者,化疗前须进行基因检测确认RAS基因有无突变。治疗过程中医生要观察治疗效果和副作用,考虑药物的组合与更换(图14、15)。
最近十年结直肠癌的化疗效果有了显著进步,不少患者通过化疗缩小肿瘤,为手术了创造条件。即使不能治愈,也可以控制肿瘤的增殖速度,在保证患者生存质量的同时延长生命。
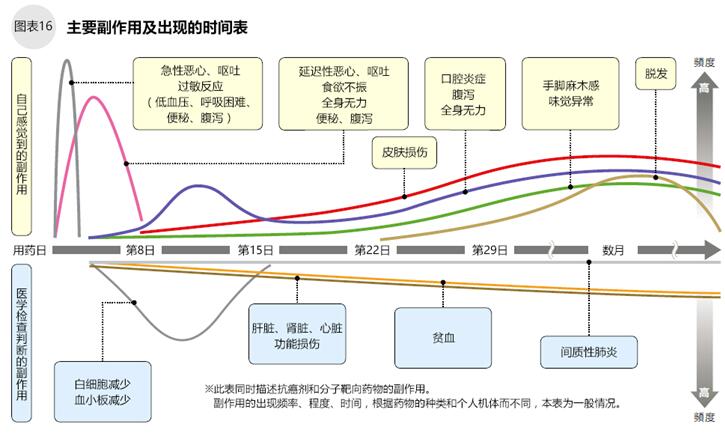
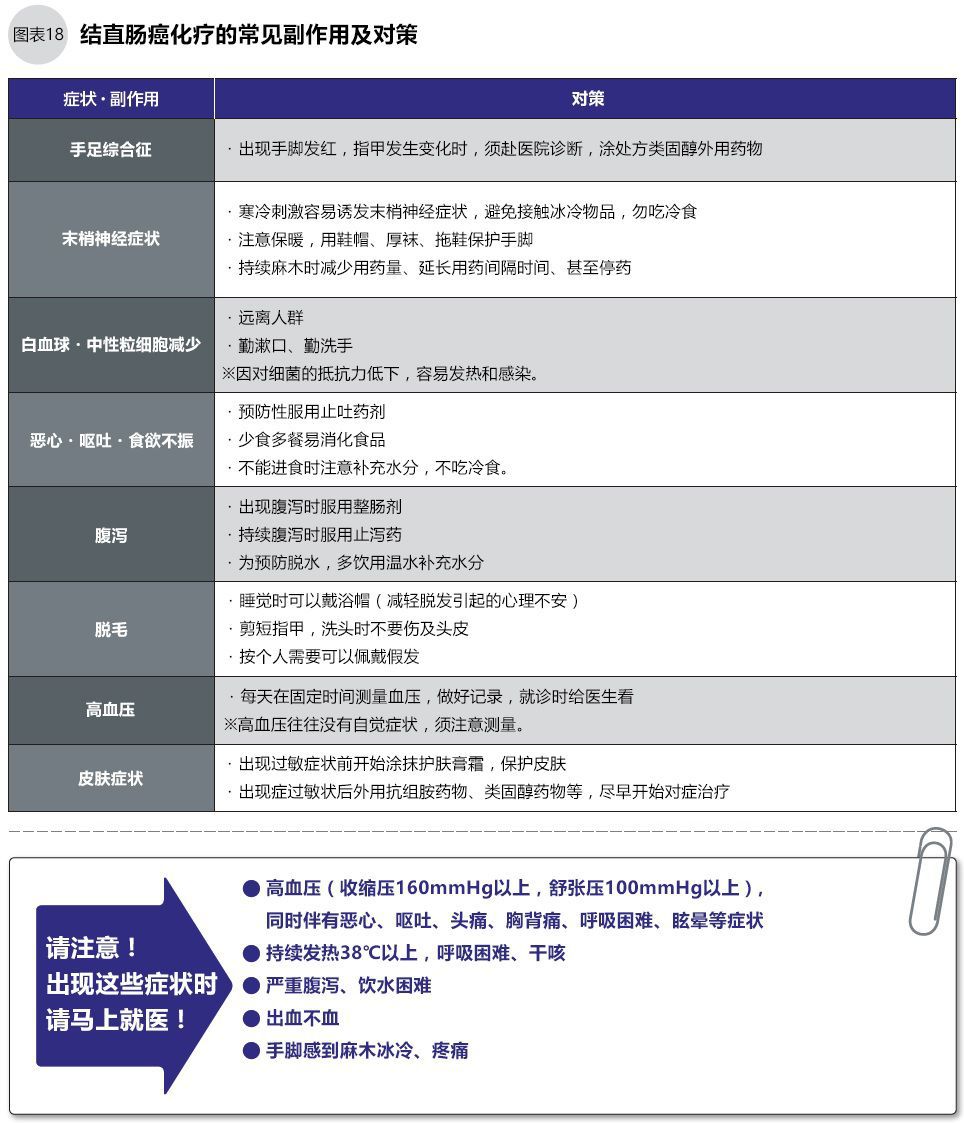
结直肠癌的化疗的副作用及出现时间
不同的抗癌剂有不同的副作用,分子靶向药物的作用机理与普通化疗药物的不同,它们具有一些特殊的副作用。
抗癌剂具有细胞毒性,通过攻击癌细胞的分裂复制过程对癌细胞的遗传基因进行破坏,从而抑制癌细胞的增殖,导致癌细胞灭亡。但是,细胞毒性物质同样攻击正常细胞(与癌细胞分裂速度接近的细胞),所以身体会产生各种各样的副作用症状。这些副作用一般出现在用药的数日或数周后(图16),多数副作用在停药后可以消失。此外,目前已经研发出很多缓解这些副作用的药物/疗法,可以尽量去控制它们。
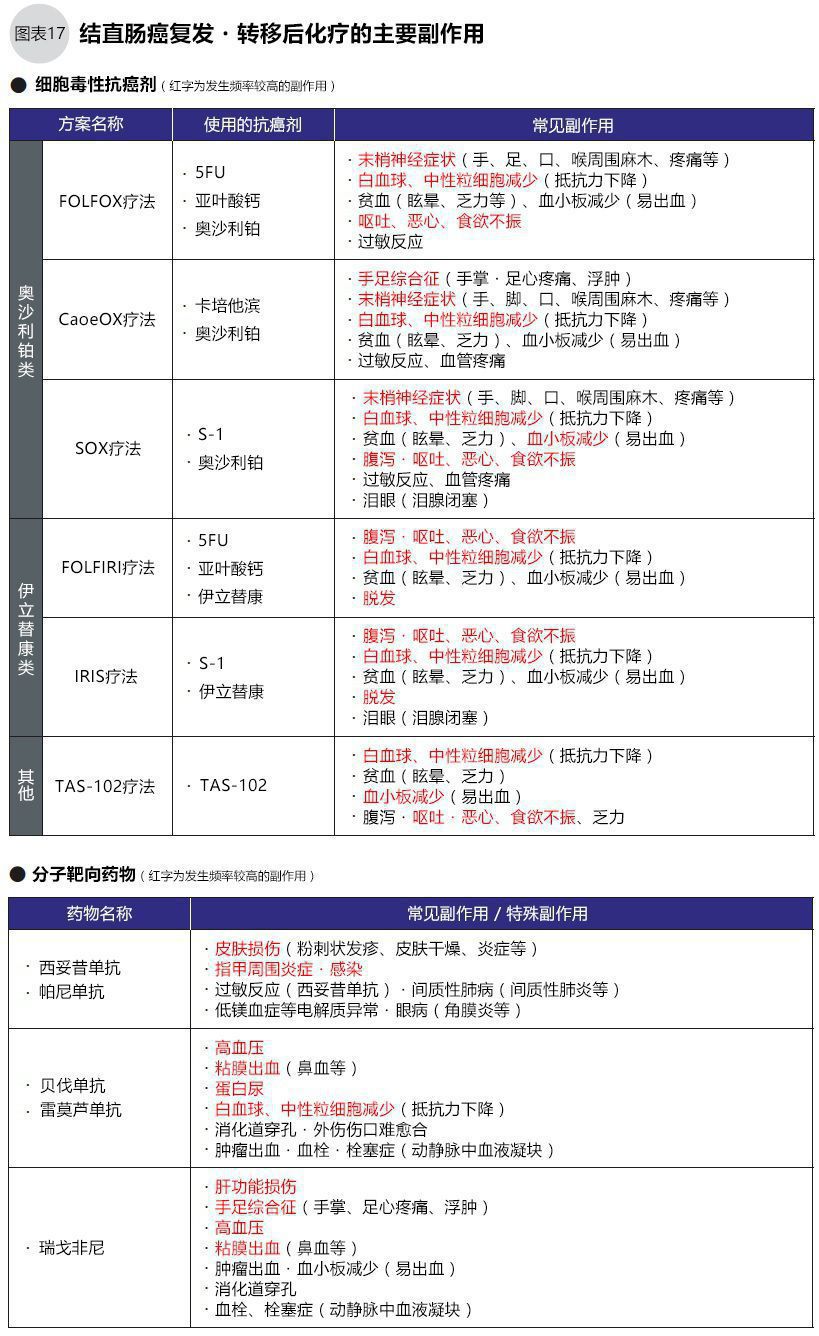
副作用的种类和程度,视药物的种类和个体情况而定,比如用于复发转移的结直肠癌标准化疗方案FOLFOX(5-FU+亚叶酸钙+奥沙利铂)、FOLFIRI(5-FU+亚叶酸钙+伊立替康)之3药联用+1靶向药物(贝伐单抗、西妥昔单抗、帕尼单抗3选1),选择奥沙利铂与选择伊立替康的副作用就不同(图17)。同时分子靶向药物与抗癌剂作用机理不同,其副作用也不同。
化疗产生的副作用,有的患者可以忍受,但不能忍受时需要立刻就医。在进行化疗前,务必请医师、护士说明副作用,做好知识准备,了解副作用到什么程度是时需要就医。
┃结直肠癌的复发
结直肠癌患者接受外科手术治疗,病灶被切除,在出院小结中记述了“治愈”,但是实际情况不是如此,出院小结中的“治愈“二字是手术成功的意思。从癌症的特性看,有很大可能存在“星星之火”(复发转移的根源)。术后不可见的癌细胞可能逐渐发展为新的癌组织进一步发展,这就是所谓肿瘤的“复发、转移”。
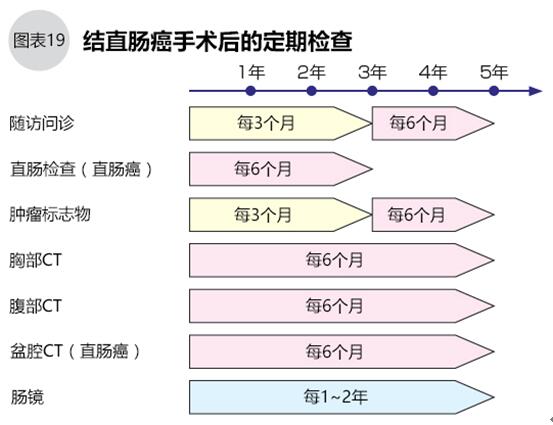
●定期随访很重要
结直肠癌的复发在术后几个月至几年之间都很常见,复发患者中约80%发生于术后3年内,超过95%复发于术后5年内。因此,结直肠癌的术后检查随访至少需要坚持5年(图19)。
早期发现结直肠癌术后复发的,再手术仍然有治愈的可能。如果不能手术,通过放化疗、免疫治疗可期待延长生命,调整好身体状态后仍然有治愈的可能。如果懈怠了定期随访和检查,错过最佳治疗时期就很难转败为胜了。定期做什么检查,间隔时间如何,要看患者的结直肠癌分期和个体状态,遵医嘱。
●解放自己,不要一个人烦恼
患者被宣告复发时受到的打击可能比首次确诊时更大,但是有很多复发的结直肠癌患者仍然能正常生活;暂时不能治愈的,就把重点放在保证生活质量上,用放化疗、免疫治疗、姑息治疗缓和症状。请不要一个人烦恼,尽量明确地向医生传达自己的愿望,寻求更多医生和亲友的帮助,掌握更多的正确治疗知识,以增添自己的信心。
推荐专家

镰野俊纪
■专业领域
大肠癌、结直肠、肛门外科、低剂量化疗
■所属医院
顺天堂大学医学部附属顺天堂病院

大矢雅敏
■专业领域
结直肠癌、肛门疾病的外科治疗
■所属医院
独协医科大学埼玉医疗中心

山本雅一
■专业领域
消化道外科、肝胆胰外科
■所属医院
东京女子医科大学病院

石井良幸
■专业领域
消化道外科、小肠・大肠・肛门疾病、内窥镜外科
2018年6月荣获“The Best Doctors in Japan”
■所属医院
北里大学北里研究所病院

渡边昌彦
■专业领域
消化道外科
1992年首次在日本成功进行大肠癌腹腔镜手术
■所属医院
北里大学北里研究所病院

前田耕太郎
■专业领域
直肠癌、结直癌、直肠阴道瘘、直肠脱垂、盆腔脏器脱垂、炎症性肠病(溃疡性结肠炎、克罗恩病)、便秘、便失禁的外科治疗
■所属医院
名古屋藤田医科大学病院

大宫直木
■专业领域
擅长消化道(特别是小肠·大肠)疾病的内窥镜诊断及治疗、在开发利用胶囊内窥镜的新诊断方法及治疗方面也是强项。
■所属医院
名古屋藤田医科大学病院

花井恒一
■专业领域
结直肠癌:腹腔镜下结直肠切除术、手术机器人辅助下大肠手术
直肠脱:腹腔镜直肠固定术
炎症性肠病:腹腔镜下肠切除、腹腔镜及手术机器人辅助下大肠全切除术
自1995年结直肠癌引入腹腔镜手术以来,至今已拥有超过1000例以上的腹腔镜结直肠切除手术的经验。对于其他的大肠疾病(炎症性肠病、直肠脱)也拥有腹腔镜手术成功经验。并在2009年达芬奇机器人导入结直肠癌治疗以来,以直肠癌为中心,已经积累了超过100例以上的患者案例。
■所属医院
名古屋藤田医科大学病院
推荐医院
-

名古屋藤田医科大学病院
藤田医科大学病院隶属于藤田保健卫生大学,位于日本爱知县丰明市,拥有1435张病床,是全日本单一医疗机构中病床位最多的医院。作为厚生劳动省指定的特定功能医院,藤田医科大学病院以实践“提供安全、高质量的医疗服务”,和“为实现安全高质量的医疗服务推进医护人员的培训和研究”为目标而不懈努力。
-

顺天堂大学医学部附属顺天堂病院
顺天堂医院成立于1838年,前身是当时日本最早引入西医的医学塾—和田塾。顺天堂医院自成立以后一直以患者为中心,致力于提供安心、安全、先进的医疗服务。目前顺天堂医院拥有床位数1031张;每年住院患者345,048人(日平均945人),每年门诊患者达到了1,092,065人(日平均3,900人)。
-

濑田诊所
濑田诊所集团成立于1999年,是日本第一家开展免疫细胞治疗的医疗机构。濑田诊所集团与日本一流的大学医院和研究所共同开发免疫细胞治疗技术。该诊所的免疫细胞技术治疗癌症患者超过2万例,拥有全日本第一治疗经验和医疗界的信任。

